はじめに
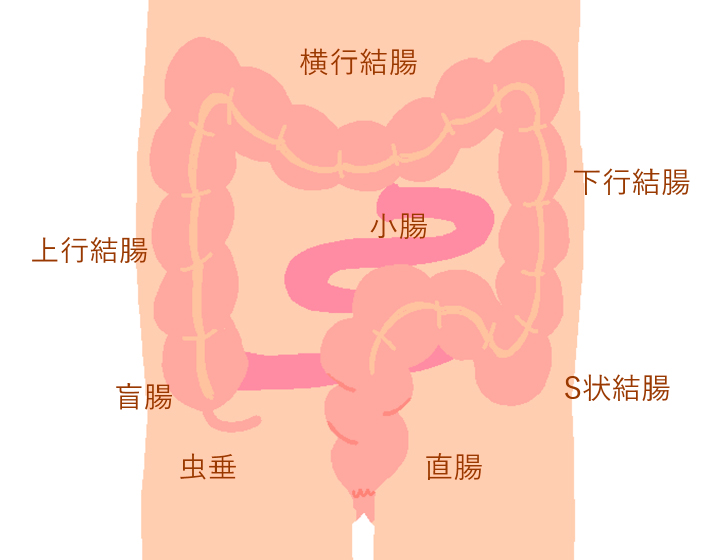
大腸がんは、大腸(結腸・直腸・肛門)に発生するがんの総称です。良性のポリープから発生するものと、正常な粘膜から直接発生するものがあります。日本では、食生活の欧米化(高脂肪、高タンパク、低食物繊維の食事)に関連し、大腸がんの罹患数が増加しています。男性では胃、肺がんに次いで3番目、女性では乳がんに次いで2番目ですが、男女を合わせると最も多くなります。年間約13万人が罹患し、現在日本人が最もかかりやすいがんの一つとなっています。
2016年の罹患数
← 横スクロールしてご覧ください。 →
| 1位 | 2位 | 3位 | 4位 | 5位 | ||
|---|---|---|---|---|---|---|
| 男性 | 胃 | 前立腺 | 大腸 | 肺 | 肝臓 | 大腸を結腸と直腸に分けた場合、結腸4位、直腸5位 |
| 女性 | 乳房 | 大腸 | 胃 | 肺 | 子宮 | 大腸を結腸と直腸に分けた場合、結腸2位、直腸7位 |
| 男女計 | 大腸 | 胃 | 肺 | 乳房 | 前立腺 | 大腸を結腸と直腸に分けた場合、結腸3位、直腸7位 |
- ※参考:[厚生労働省]全国がん登録罹患数・率
診断・治療の流れ
様々な検査結果を見て進行の程度を診断し、治療方針を決定します。
便潜血検査
便に含まれる微量の血液を調べる検査です。がんがない場合でも陽性になることがあり、逆にがんがあっても陰性になることもあります。
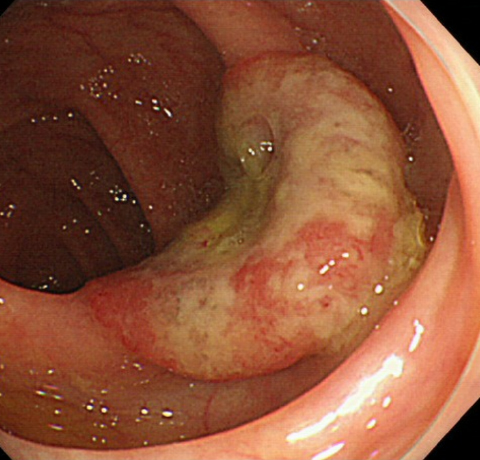
下部消化管内視鏡検査(大腸カメラ)
内視鏡を肛門から挿入して、大腸全体を直接見ることができます。ポリープなどの病変が発見された場合は、病変全体あるいは一部の組織を採取して(生検)、病理診断を行うことができます。
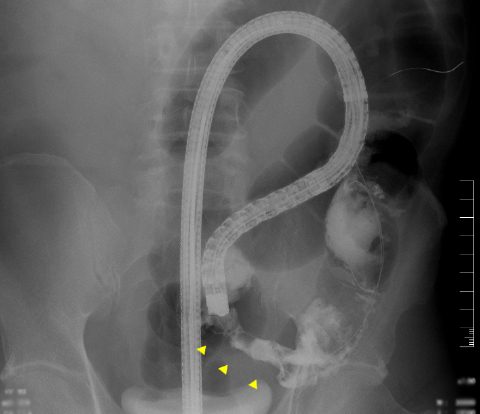
消化管造影検査(バリウム)
バリウムと空気を肛門から注入し、X線写真を撮ります。がんの位置や大きさ、形、腸の狭さの程度などがわかります。
CT(コンピュータ断層撮影)・MRI(磁気共鳴画像)、PET(陽電子放出断層撮影)検査
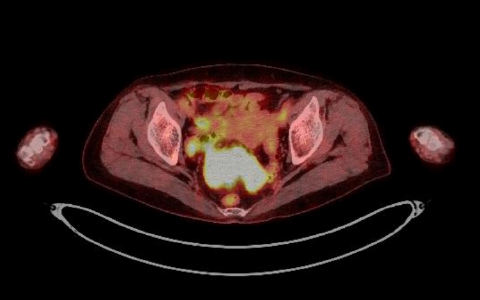
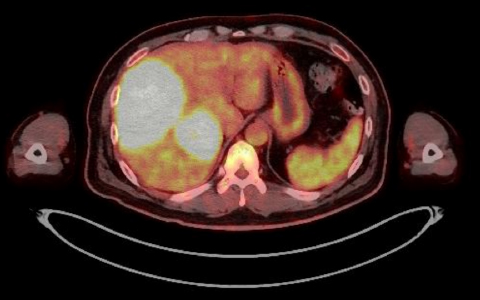
CT検査はX線を、MRI検査は磁気を利用して、がんの局在、周辺臓器への浸潤、他臓器やリンパ節への転移の有無などを評価することが可能です。PET-CTでは特殊な薬を使うことでがんの転移や再発を見つけることができます。
PET-CT
治療
大腸がんの治療は、主に4つの方法があります。
信州大学では、消化器内科や腫瘍内科、放射線科と相談しながら、それぞれの治療を組み合わせて患者さん一人一人にあった最適な治療を心がけています。信州大学では、腫瘍を確実に取り切ることと、肛門機能の温存を重視しています。
-
内視鏡治療
早期のがんの一部は内視鏡的で切除することが可能です。しかし内視鏡治療の結果によっては手術が必要となる場合があります。
-
手術
進行した大腸がんに対して、外科手術による治療を行います。腹腔鏡下の手術を中心に行っています。また肛門に近い病変に対しては、できる限り肛門が温存できるような手術(超低位前方切除術、括約筋間直腸切除術(ISR)など)も積極的に行っています。肺、肝臓などに転移を認めた場合(ステージ4)でも、化学療法などを組み合わせて手術で取り切れるように治療を行っています。
-
回盲部切除
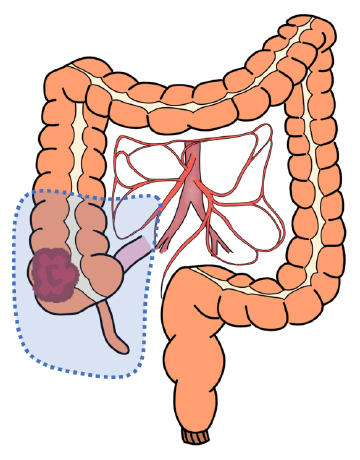
-
結腸右半切除術
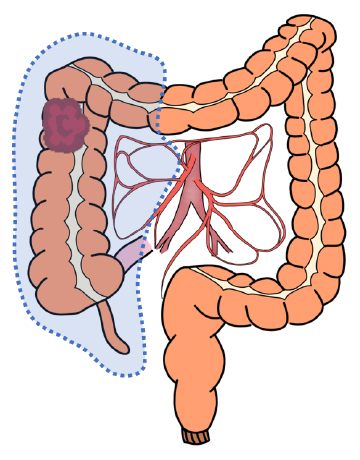
-
結腸左半切除術
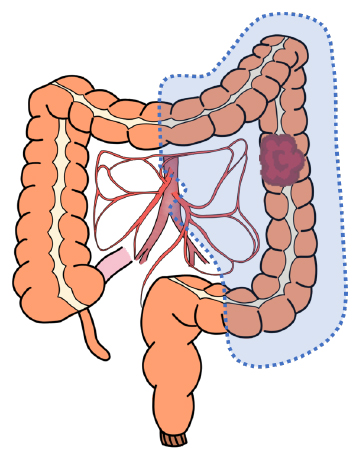
-
S状結腸切除術
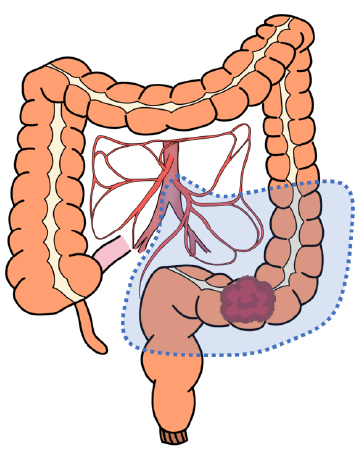
-
直腸切除術(括約筋温存手術)
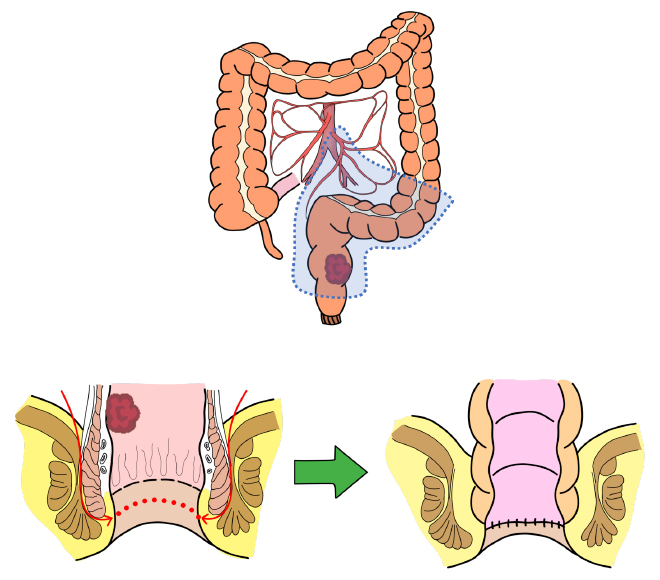
-
直腸切断術
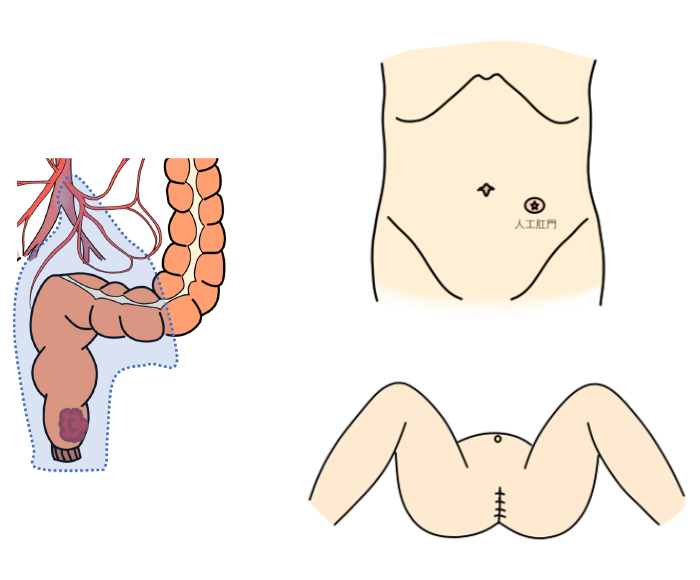
-
-
化学療法
がんが他の臓器に転移し、根治手術が不可能な場合には、抗がん剤治療(全身化学療法)を実施しています。遺伝子検査を行い、患者さんそれぞれに合った抗がん剤を選択し治療します。抗がん剤治療がよく効いた場合、根治切除が可能となる場合があります。
-
放射線療法
直腸がんの一部で効果が期待できます。化学療法や手術療法と組み合わせることで、がんを取り切ることができたり、再発を抑えることができます。
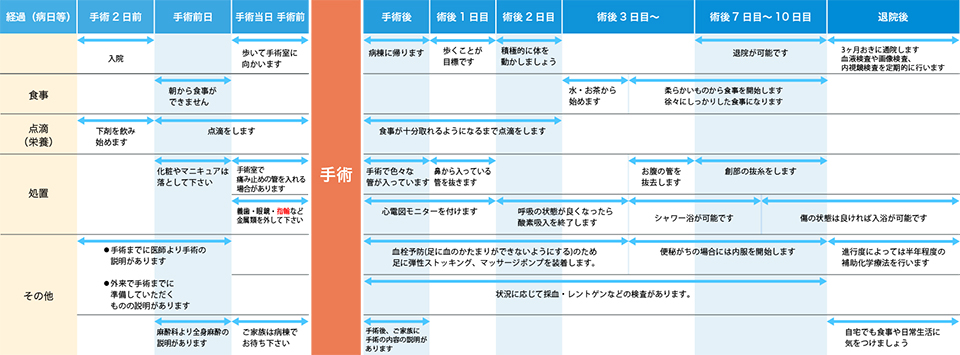
入院スケジュール
(手術療法の場合)
基本的な入院スケジュールです。患者さんの状態に合わせて予定を変更することがあります。
退院後の生活
便秘・下痢
退院して最初のうちは下痢になったり、逆に便秘になったりと便通異常が起こることがあります。次第に落ち着いてくることが多いですが、整腸剤や下剤を適切に使って便通をコントロールしましょう。
腸閉塞
おなかが痛い、おなかが張る、吐き気がする、吐いたなどの症状が出たら、腸閉塞かもしれません。原因は傷口やおなかの中の傷に腸が癒着して、腸がつまってしまう(閉塞する)ことで起こります。また消化に悪いものを食べるとそれが詰まって腸閉塞になることがあります。注意が必要な食べ物を以下に挙げますが、これ以外の食べ物でも詰まることがありますし、逆に食べても大丈夫な方もいます。
- キノコ類
- わかめなどの海草類
- イカ、貝
- 繊維質の多い野菜(ごぼうなど)
原則として入院が必要です。治療は鼻から胃に管を入れたり、絶飲食、点滴が基本ですが、場合によっては緊急手術が必要になることがあります。
傷が痛い、傷から水が浸み出す
これらの症状が出たら傷口の感染(創感染)のことがあります。傷口を洗浄し、抗生剤を投与して治療します。
傷が膨らむ、傷口が開いた
一般的に退院する頃には傷はしっかり塞がっていますが、大きな力がかかると傷を縫った中の糸が切れることがあります。最悪の場合傷口が開いてしまうこともあります。中の糸が切れるとそこに腸がはまって傷口が膨らむ状態になることがあります(腹壁瘢痕ヘルニアと言います)。そのため術後1ヶ月程度は重いものを持ったり、激しい運動はしないようにしてください。
退院後の治療
通院について
退院後もがんの再発がないかを確認するために定期的に通院していただきます。血液検査、CT検査、大腸カメラなどを行います。CT検査や大腸カメラは半年から年に1回程度の間隔で調べることが多いです。一般的には術後5年間は通院していただきます。
退院した後に抗がん剤治療を行うことがあります
摘出した大腸がんの顕微鏡検査(病理検査)の結果によっては、追加で抗がん剤治療をお勧めすることがあります。これを術後補助化学療法といいます。これは再発の可能性が高い方に再発の可能性を下げるために行います。内服薬のみの場合と内服薬と点滴を組み合わせる場合があります。薬の種類にもよりますが、半年程度行うのが標準とされています。術後補助化学療法を行うかどうか、どの薬を使うかなどは患者さん一人一人と相談して決定していきます。
転移、再発が見つかった場合
通院して検査をしていく中で、残念ながらがんの再発・転移が見つかることがあります。治療法としては化学療法が基本となりますが、再発・転移の状態によっては手術、放射線療法も適応となることがあります。どの治療法にするかは詳しい検査をして、患者さん一人一人と相談して決定していきます。腫瘍内科や放射線科とも連携して、どの治療法を選んだとしても質の高い医療をご提供します。
緩和ケアチームもサポートします
当院には緩和ケアチームがあり、がんによる痛みといった体の症状を和らげるだけでなく、不安なことについても相談することができます。当院では早い段階から緩和ケアチームと連携して、患者さんができるだけ今まで通りの生活を送れるように取り組んでいます。